Caso clínico | SISTEMÁTICA CLÍNICA EN IMPLANTOLOGÍA BASADA EN LA POSICIÓN 3D, EN LA GESTIÓN TISULAR Y EN LA PRÓTESIS. ANÁLISIS DE UN CASO CLÍNICO DIARIO

Dr. Antonio Murillo
. Licenciado en Odontología. Univ. UAX. Madrid
. Máster en cirugía bucal, implantología y periodoncia. Univ. URJC. Madrid.
. Certificación básica en implantología odontoestomatológica. Sociedad española de implantes (SEI).
. Diplomado en Implantología. Sociedad española de Implantes (SEI).
. Curso de formación especializada en cirugía bucal, implantología y periodoncia. COEL. León.
. Director master periodoncia quirúrgica y periimplantología. Univ. UCAM. (Murcia).
. Profesor máster de cirugía implantológica, prótesis y periimplantología. Univ. UAX. Madrid.
. Profesor y conferenciante en diversas universidades, congresos y sociedades nacionales e internacionales.
. Director cursos modulares en regeneración ósea y tisular. Manejo de los tejidos duros y blandos. FO.
. Práctica privada clínica y docente en Clínica La Puebla 39. Ponferrada.
Introducción
Desde que el Profesor Doctor Brånemark descubriera los principios de la osteointegración en implantología, innumerables han sido los avances tanto a nivel de las técnicas quirúrgico-protésicas como los materiales relacionados con los procedimientos.
Cabe reseñar que inicialmente la implantología fue utilizada en pacientes edéntulos completos, los mencionados como inválidos orales, donde a través de la implantología osteointegrada se conseguía devolver la función masticatoria y mejorar la calidad de vida que el edentulismo les había hecho perder.
Como decíamos anteriormente, lejos quedan esos tiempos, puesto que la osteointegración a día de hoy, obtiene altas tasas de supervivencia de los implantes, es decir, se ha convertido en una ciencia predecible en cuanto a la función. Lejos quedan también los usos de la implantología, puesto que hoy se rehabilitan maxilares edéntulos, zonas parcialmente edéntulas e incluso zonas unitarias, que además son unas de las indicaciones más demandadas.
Las reglas de la implantología
Todo tratamiento de rehabilitación mediante implantes osteointegrados debe obtener supervivencia y éxito. La función, al no ser cuestionada actualmente por sus altas tasas de osteointegración, es un concepto que describe a la implantología, ya que por definición la implantología es osteointegrada. Lo realmente importante, lo que define a la implantología actual y lo que la debe delimitar, son dos palabras: Estabilidad y Estética.
Para obtener estabilidad, describimos los 10 puntos en los que basamos todos nuestros tramamientos:
Desde el diagnóstico al mantenimiento en 5 puntos clave
- Diagnóstico
- Pronóstico individual y general
- Planificación y plan de tratamiento
- Ejecución del tratamiento. Indicación de la técnica y los materiales
- Mantenimiento
La regla de los 5 puntos para la ejecución del tratamiento en implantología
- El hueso como un medio imprescindible
- El tejido blando como un fin en si mismo
- La posición tridimensional como el eje de toda la implantología
- La creación de un perfil de emergencia individualizado
- El duplicado del perfil generado a la prótesis definitiva
Historia clínica y antecedentes
Paciente mujer de 51 años, no tiene antecedentes médicos, ASA 1.
La paciente acude a consulta para una revisión de salud bucodental.
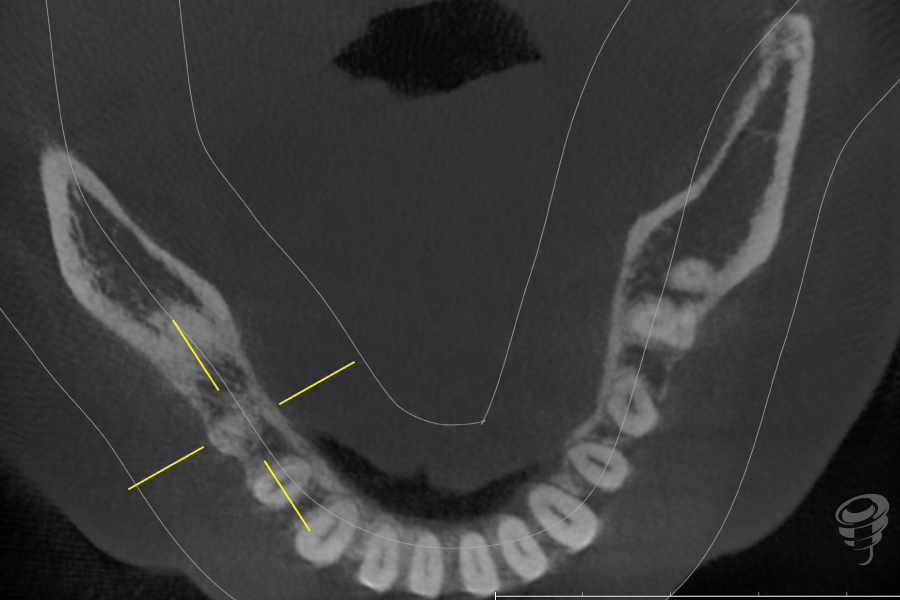
En la exploración clínica intraoral y en las pruebas radiográficas complementarias, se aprecian numerosos tratamientos bucodentales previos, entre los que también se incluyen coronas sobre implantes osteointegrados. Tras el análisis de toda la información clínica y complementaria, se realiza el diagnóstico, se establece el pronóstico individual y general, se procede a la planificación conjuntamente con la paciente y se prescribe un plan de tratamiento individualizado. En este plan de tratamiento, basados en el pronóstico imposible del 4.5 se toma la decisión de extraer el premolar y rehabilitar dicha zona con una corona FPI, para ello se entrega un plan de tratamiento detallado con las fases quirúrgicas, peri-implantarias y protésicas.
El objetivo de este caso clínico de implantología en zona 4.5 es analizar los puntos de inflexión en cuanto a la técnica operatoria y los materiales elegidos para obtener resultados estables y dinámicos.
Planificación y preoperatorio
Se realizan todas las pruebas clínicas y complementarias que fueron consideradas necesarias para establecer una correcta toma de decisiones en base a los objetivos marcados conjuntamente entre la paciente y el equipo de profesionales que van a realizar el tratamiento.
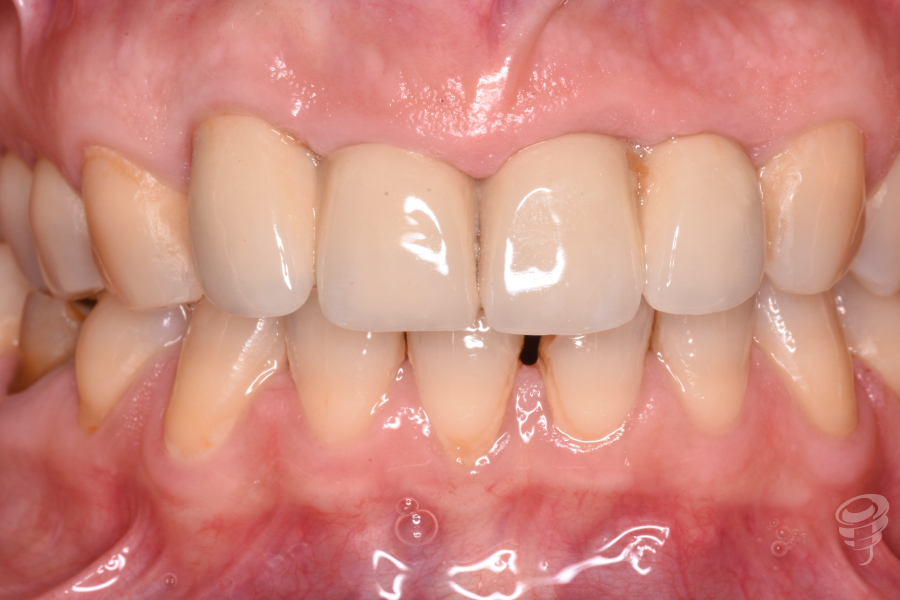
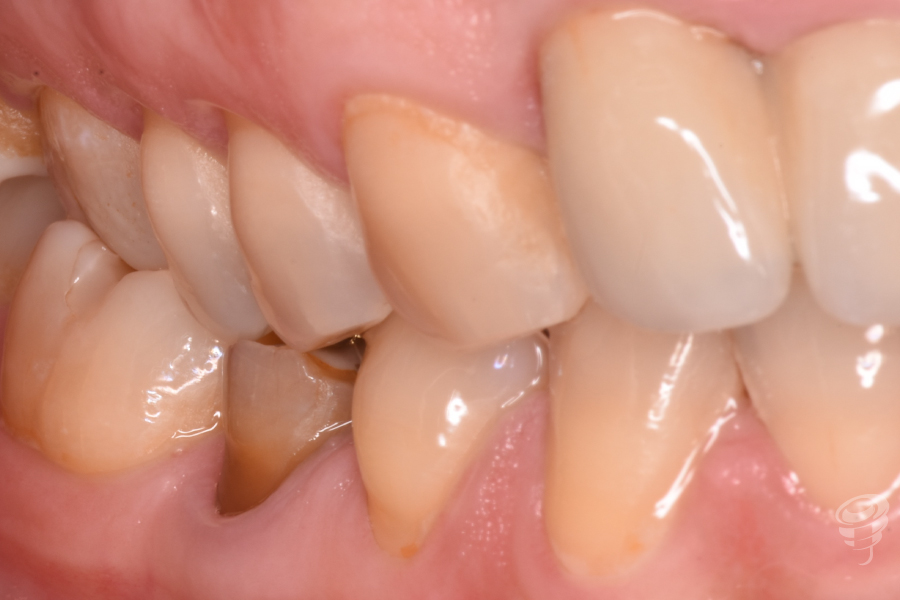
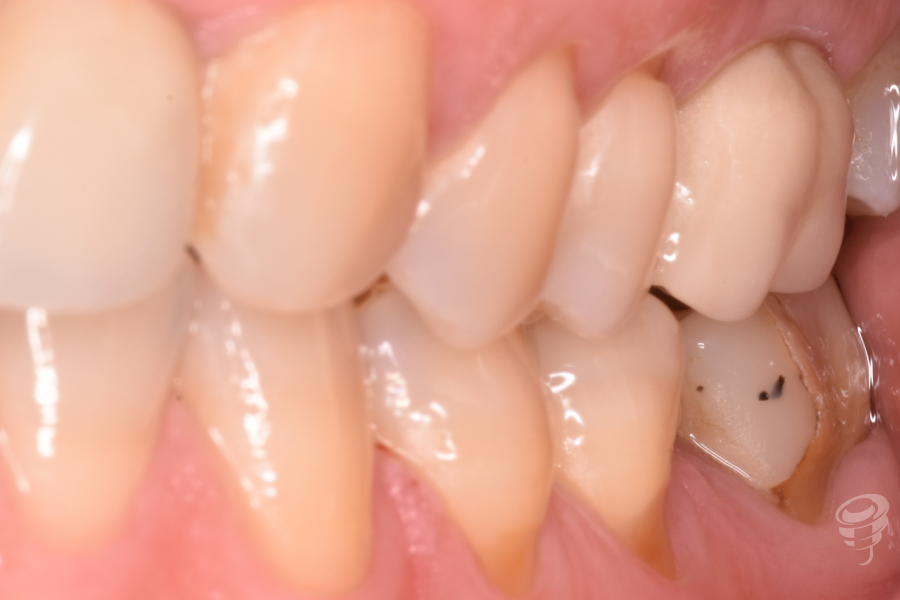
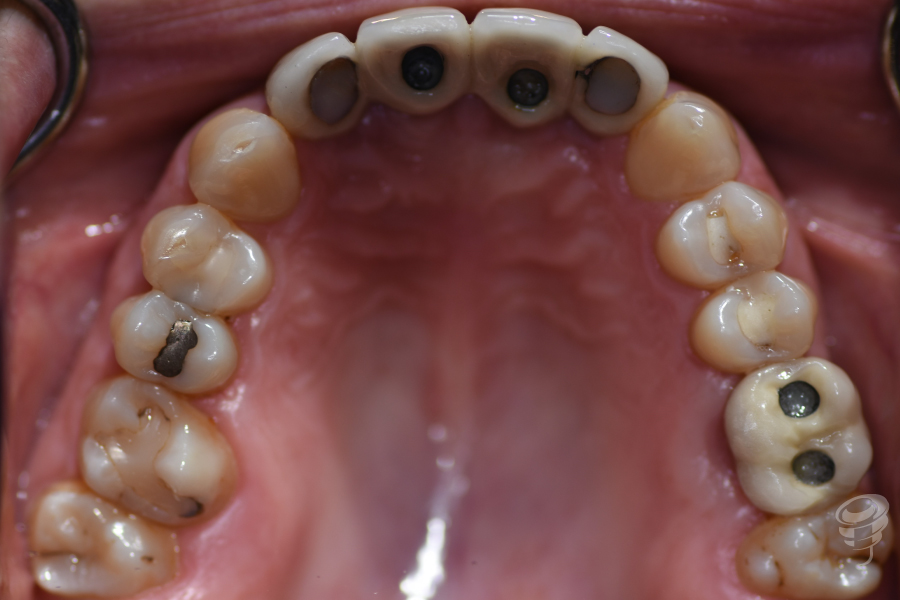
Figuras 1, 2, 3 y 4. Preoperatorio – Fotografías intraorales pretratamiento

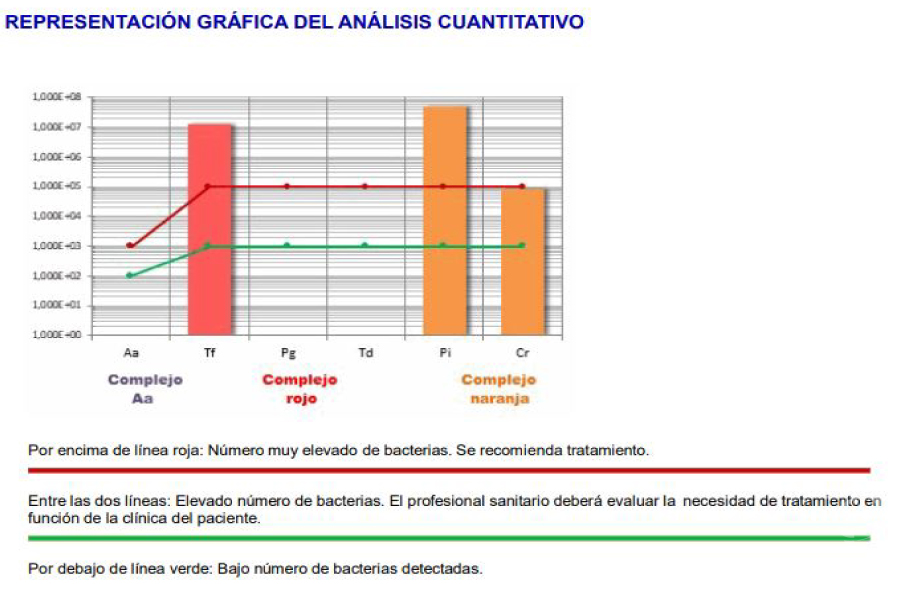
Figura 5. Genética: Análisis del riesgo para desarrollar formas severas de periodontitis.
Figura 6. Microbiología: Análisis de las principales bacterias periodontopatógenas.
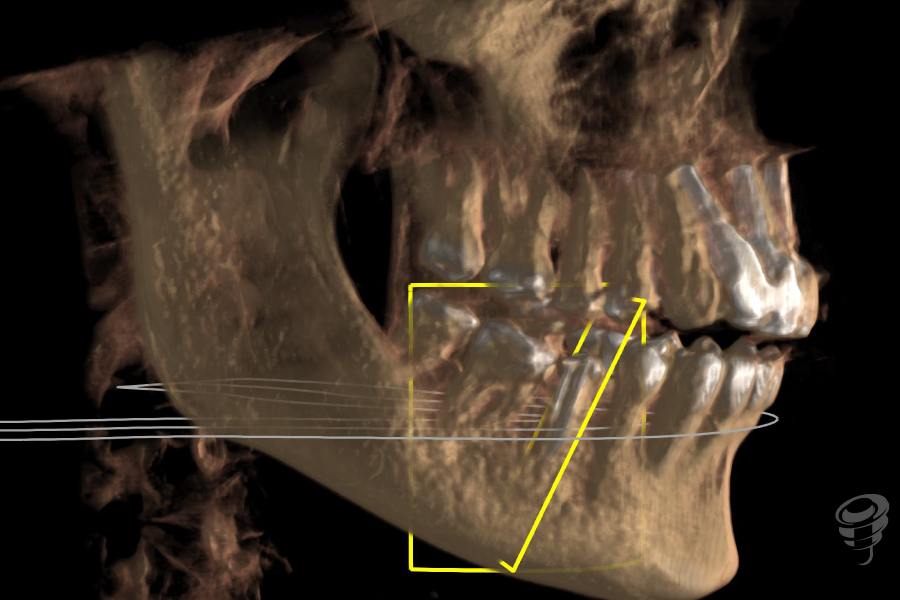
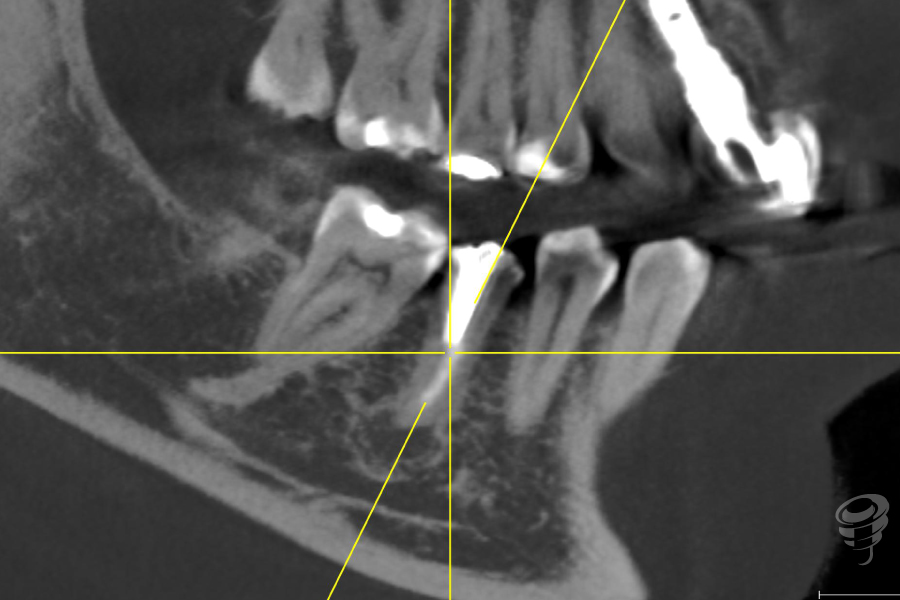
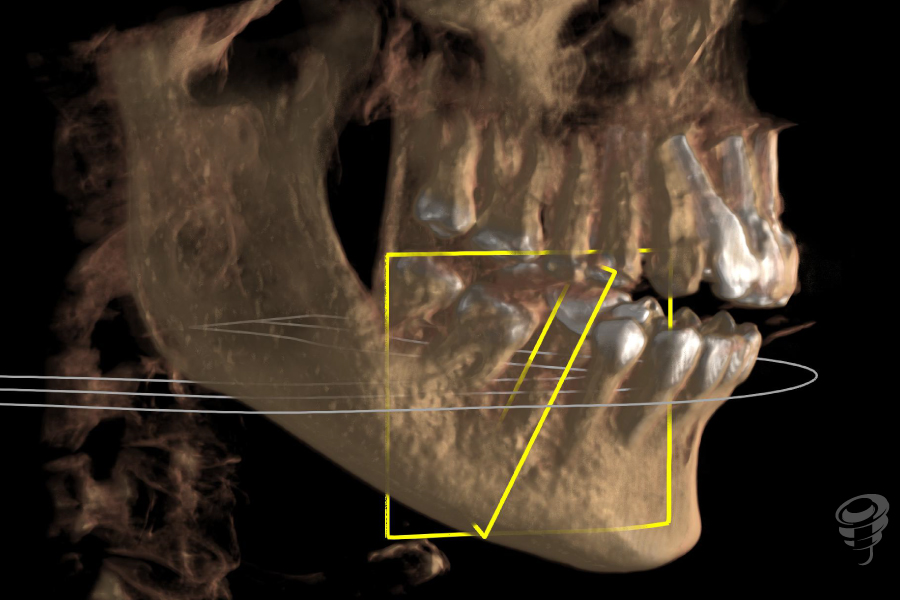
Figuras 7, 8 y 9. RX Inicial: Ortopantomografía inicial así como el CBCT completo de la zona 4.5
Fase quirúrgica
Primera cirugía
Tras técnica anestésica, se procede a realizar la extracción del resto raticular 4.5 mediante odontosección, así como el curetaje y legrado de la patología inflamatoria, siendo lo más conservadores posibles con los tejidos blandos y con los tejidos duros. La técnica quirúrgica utilizada en este caso para la regeneración del tejido duro fue una preservación alveolar, realizada mediante un abordaje quirúrgico sin colgajo y utilizando sustitutos óseos y sustitutos de tejido blando. Por último se sutura la membrana dérmica con monofilamento 6/0.
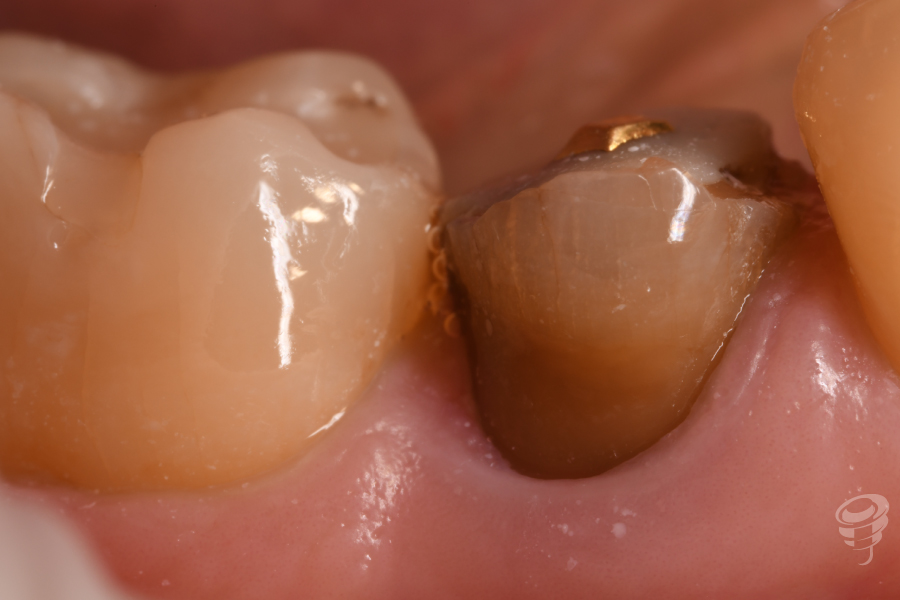
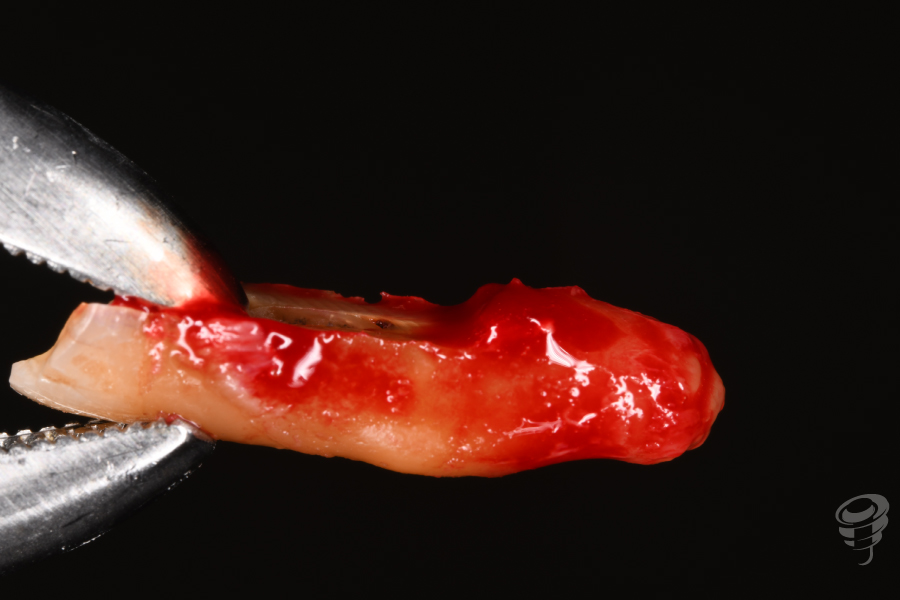
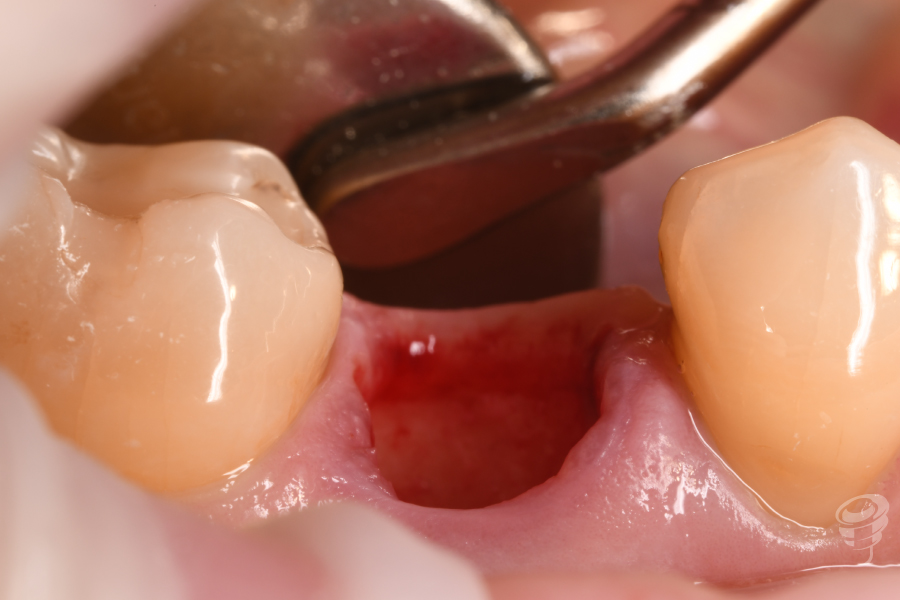
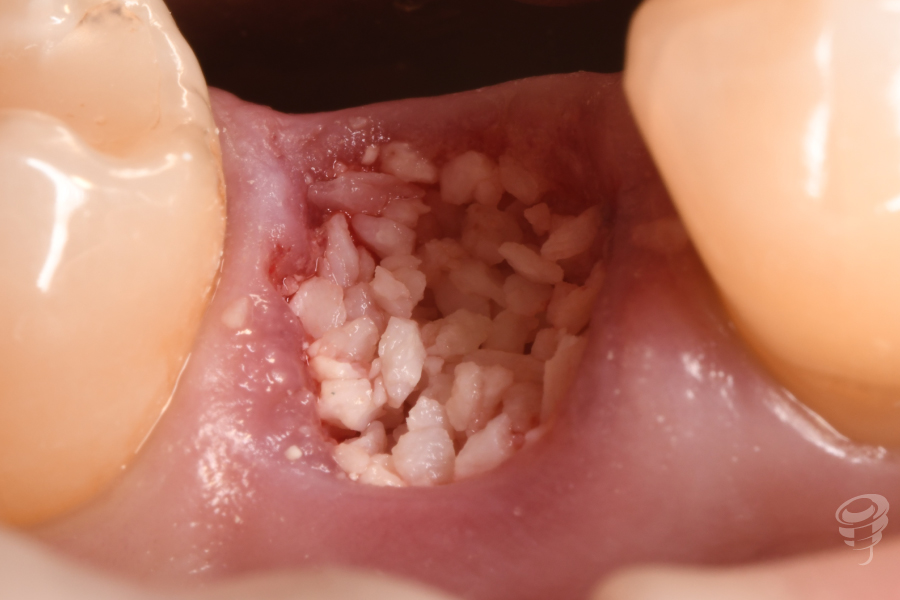
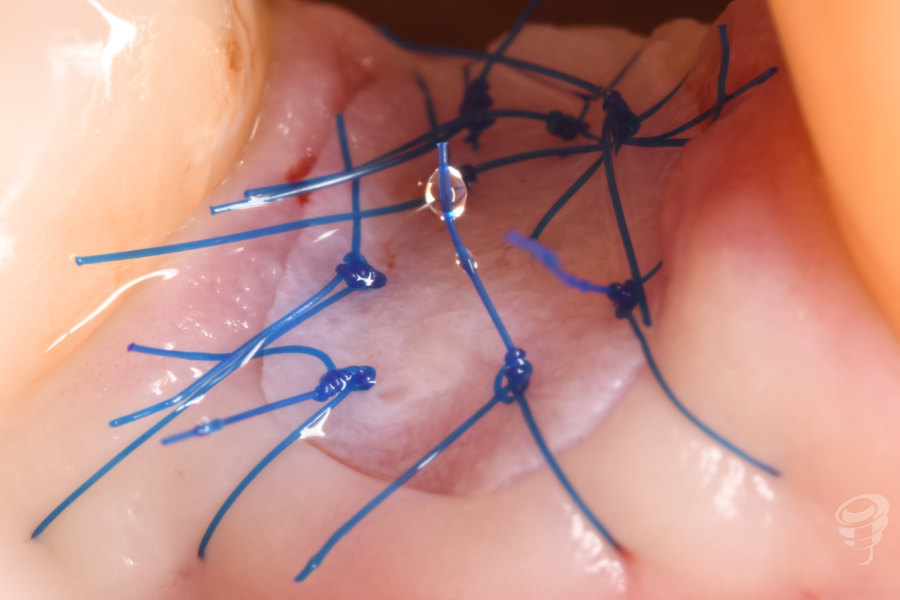
Figuras 10, 11, 12, 13 y 14. Cirugía: Secuencia del tratamiento clínico.
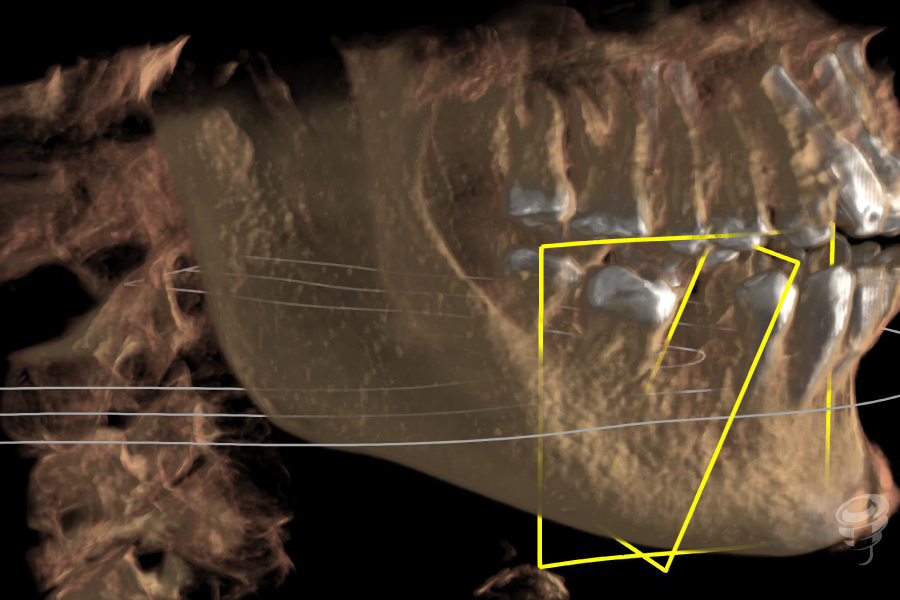
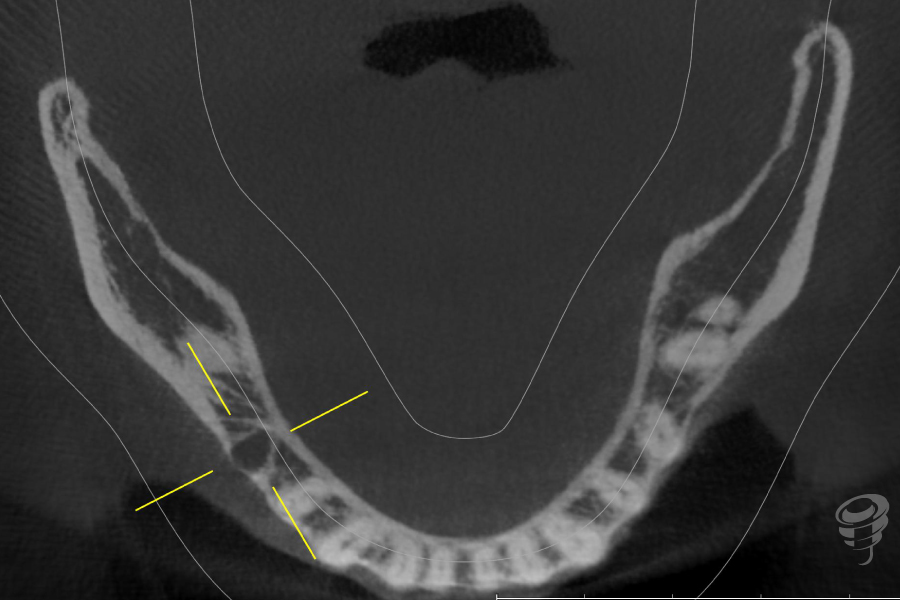
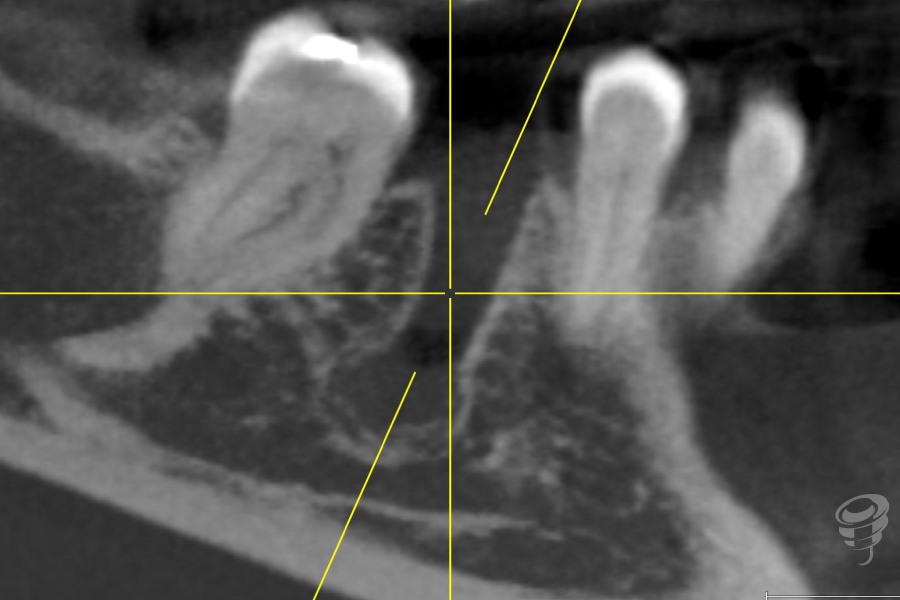
Figuras 15, 16 y 17. Escáner intraoperatorio.
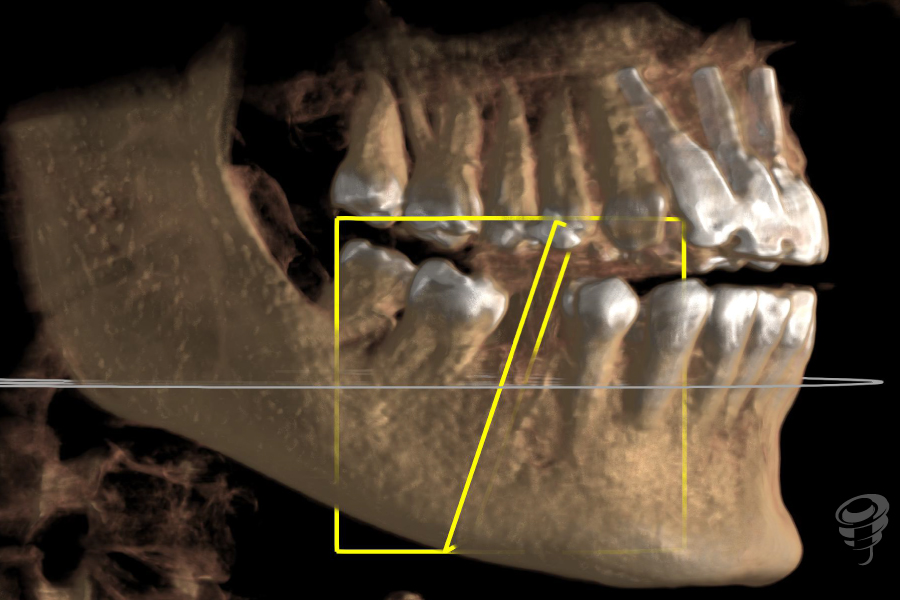
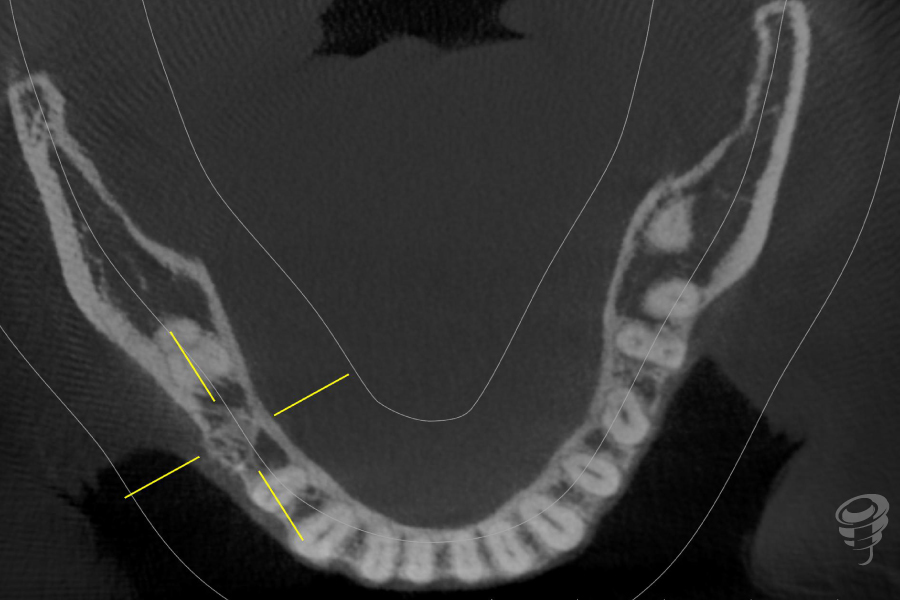
Figuras 18, 19 y 20. Escáner postoperatorio inmediato.
Segunda cirugía
Tras la correcta consolidación del procedimiento regenerativo mínimamente invasivo realizado, se realiza una segunda intervención quirúrgica para, en un solo tiempo quirúrgico, ubicar el implante en la correcta posición tridimensional, comenzar a gestionar la correcta remodelación de la anchura biológica y crear un adecuado contorno peri-implantario del perfil de emergencia.
Para ello, y en esta segunda cirugía, procedemos a utilizar los siguientes materiales:
- Colocación implante 4x10mm subcrestal entre -2 y -3mm
- Torque de inserción > 35 Nw/cm
- Colocación pilar solidario macizo antirotacional a 35Nw/cm de altura 3mm
- Realización de aditamento customizado a través de interfase EPITEMUA 4040 con torque de apriete de 30 Nw/cm mediante tornillo protésico de métrica 2mm
Una vez realizado el procedimiento, se procede al cierre de los colgajos mediante sutura monofilamento 6/0.
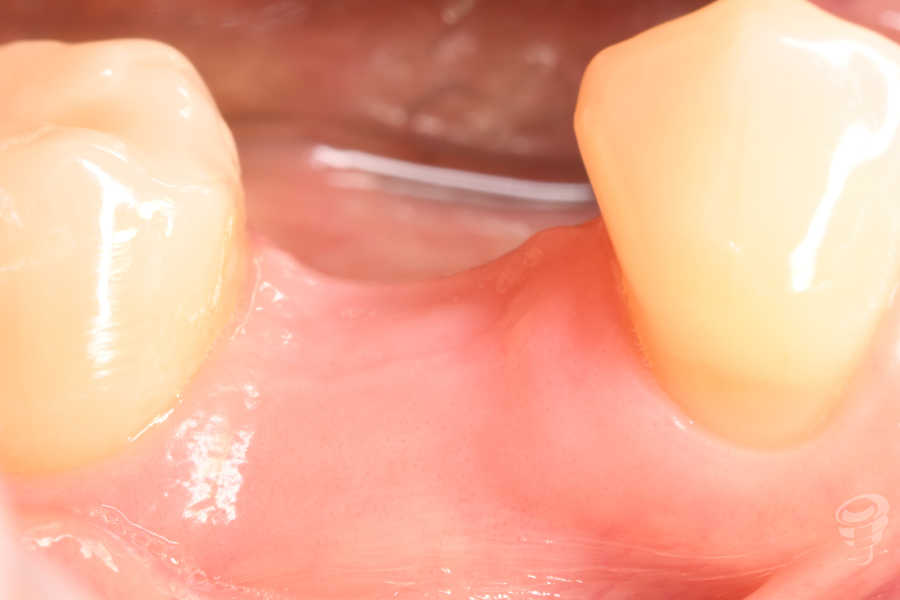
Cabe reseñar que este caso, que comenzó con un alveólo postextracción y que por la toma de decisiones no se procedió a la colocación de un implante inmediato, si no a una técnica de preservación alveolar, ha cicatrizado completamente, aplanándose e igualándose el tejido entre las zonas vestibulares, linguales e interproximales. Es decir, hemos perdido completamente el contorno y el perfil de emergencia, teniendo que recrearlo.
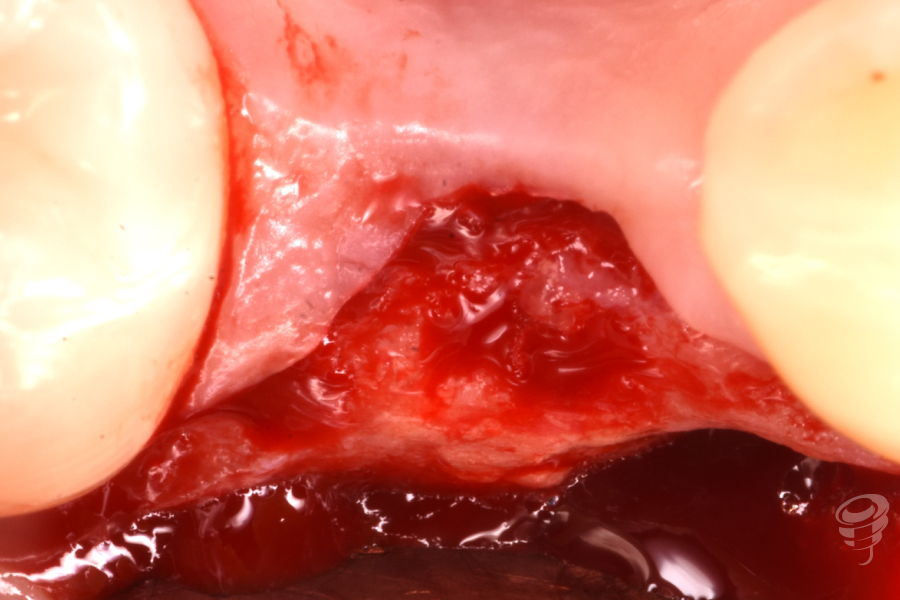
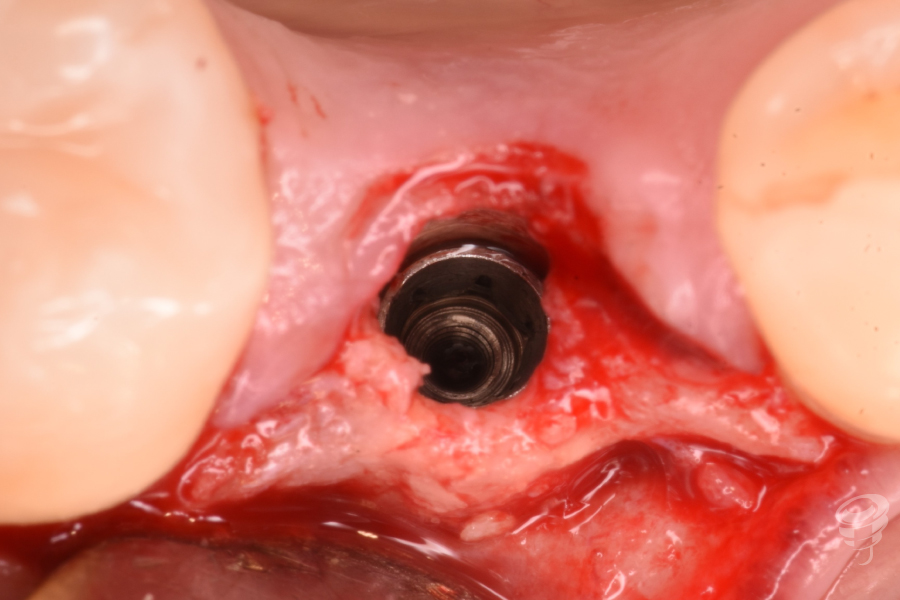
Figuras 21, 22, 23, 24 y 25. Cirugía: Secuencia del tratamiento clínico.
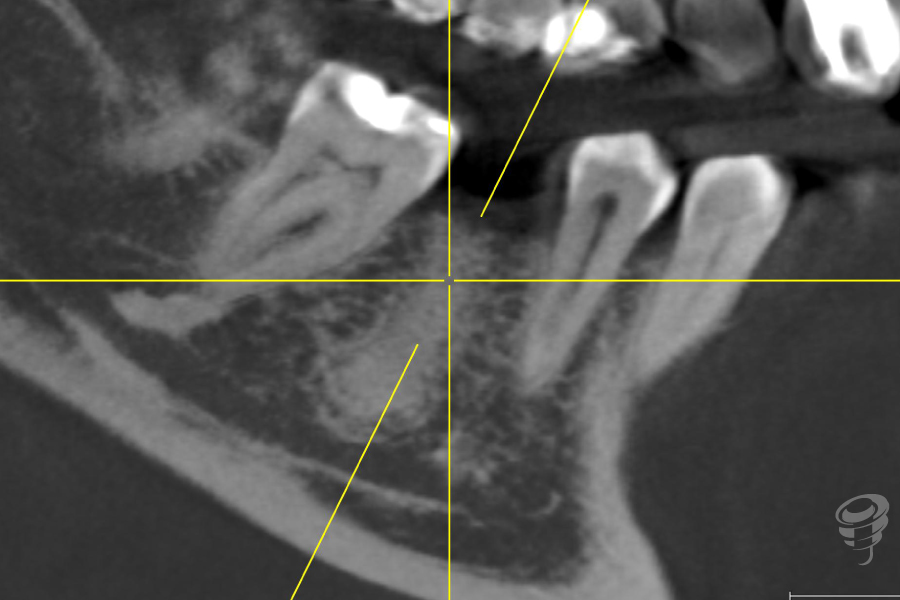
Figuras 26, 27 y 28. Escáner postoperatorio de estabilización ósea.
Fase protésica
Análisis y verificación de parámetros biológicos tras osteointegración
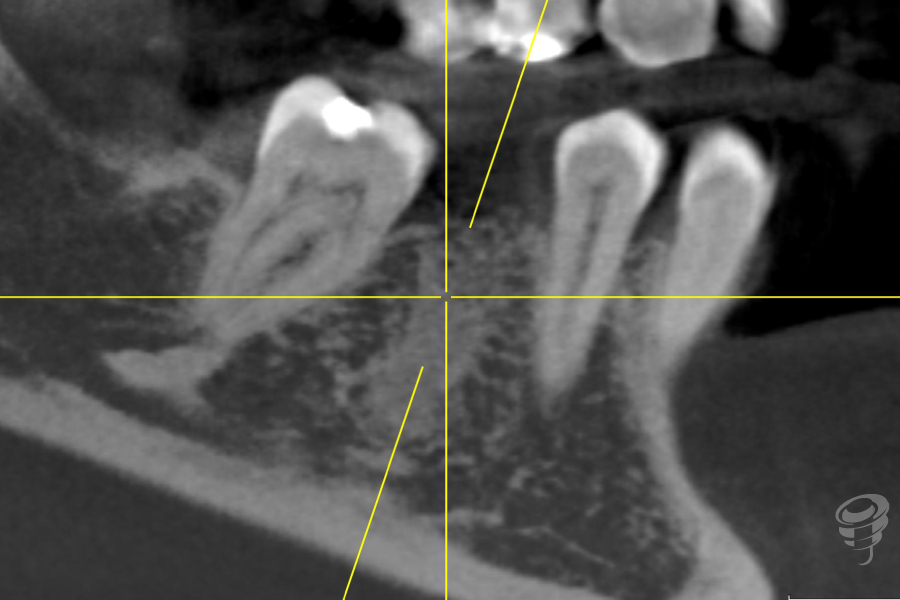
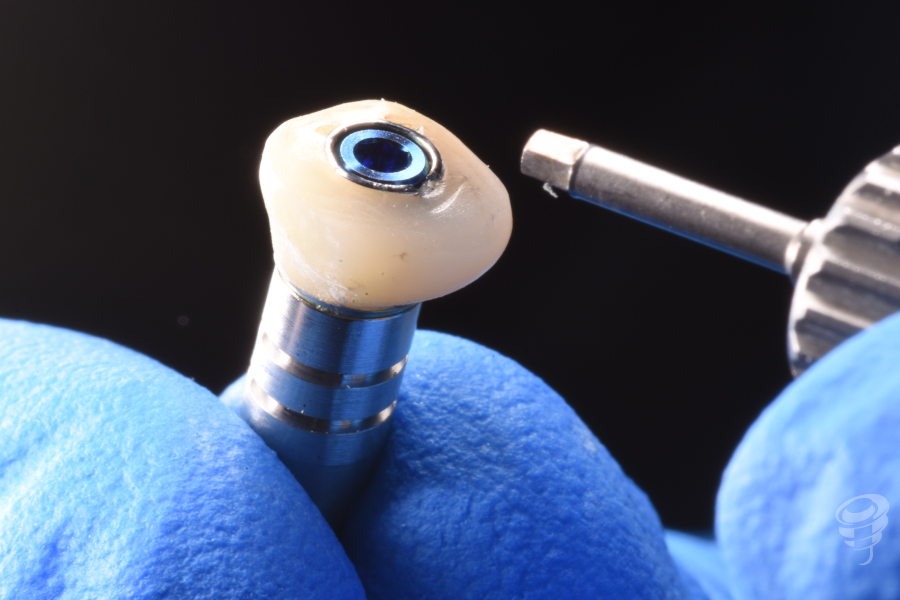
Transcurrido el tiempo de osteointegración del implante se procede a realizar un análisis clínico-radiográfico para verificar parámetros de relevancia bio-mecánica. Dentro de los parámetros que analizamos cabe destacar la altura vertical de tejido blando desde la plataforma protésica del pilar. Mostramos este caso, debido a la importancia de este dato, puesto que en el análisis y verificación de este punto, procedemos a cambiar el pilar anterior por un nuevo pilar de 2mm de altura, con los mismos requisitos de apriete definitivo citados anteriormente.
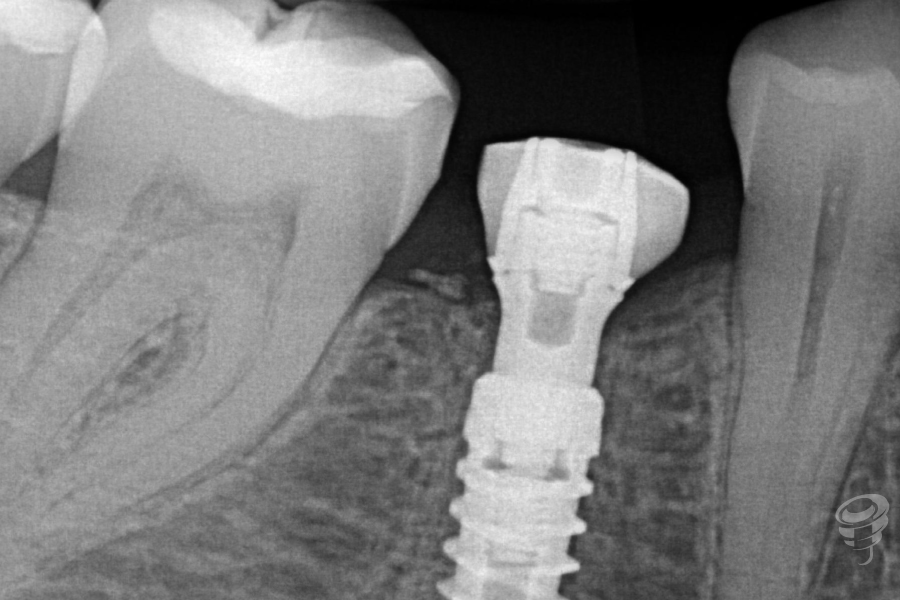
Figura 29. Altura pilar +3mm, que posteriormente es cambiado por pilar de altura +2mm.
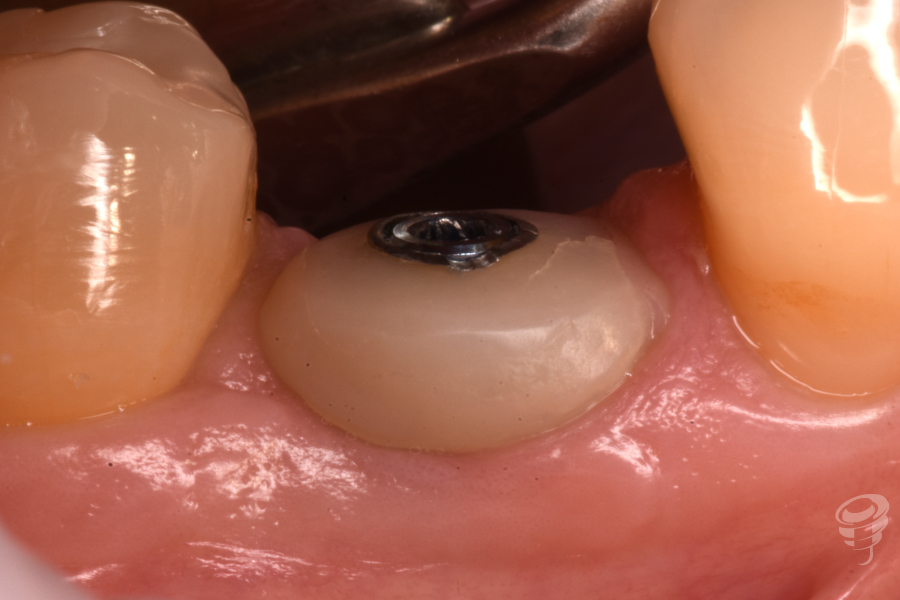
Figura 30. Cambio pilar readaptación perfil: Situación clínica tras modificación del contorno y perfil peri-implantario.
Toma de registros digitales para diseño y confección de la prótesis
Estabilizados los tejidos blandos, tras el cambio pilar-contorno. Se utiliza la tecnología digital para la toma de impresión y el registro de las relaciones intermaxilares de la paciente mediante escáner Shining.
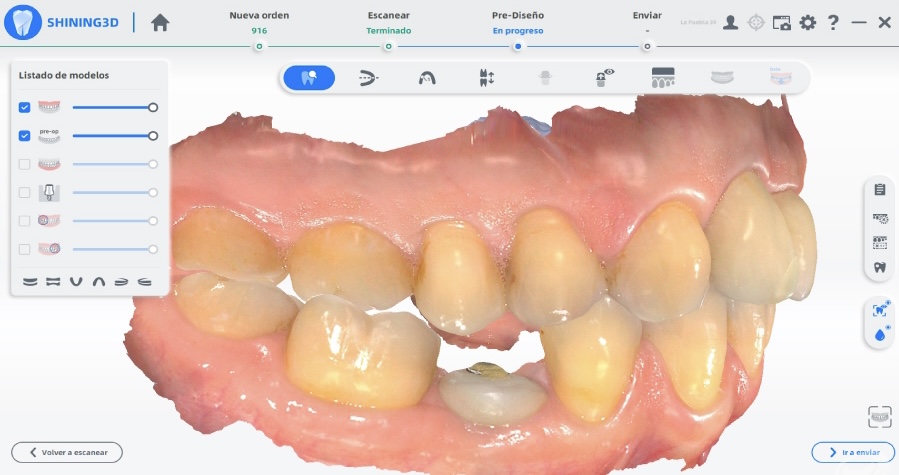
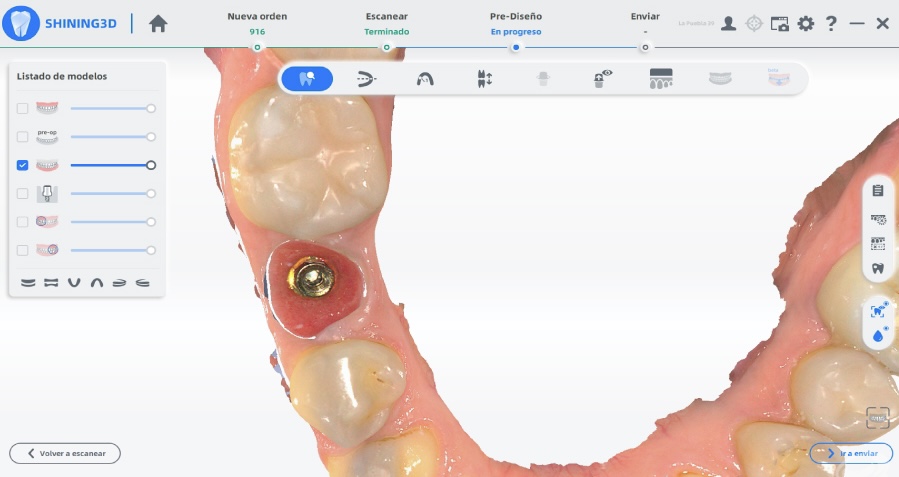
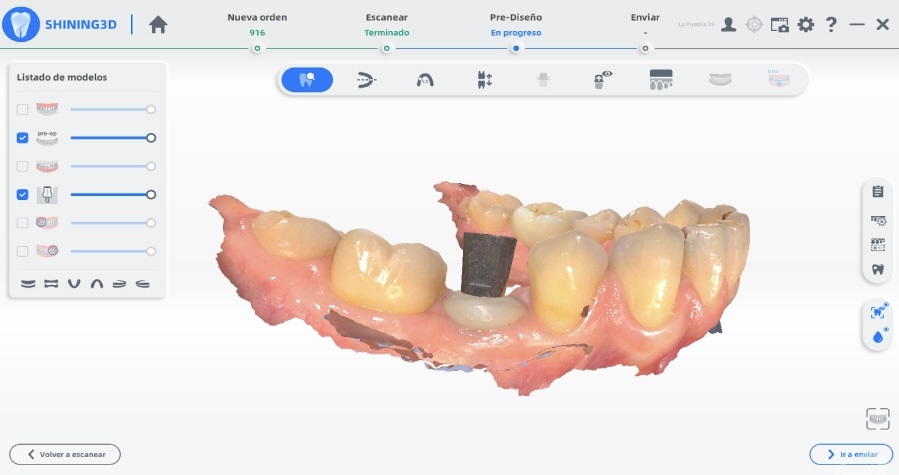
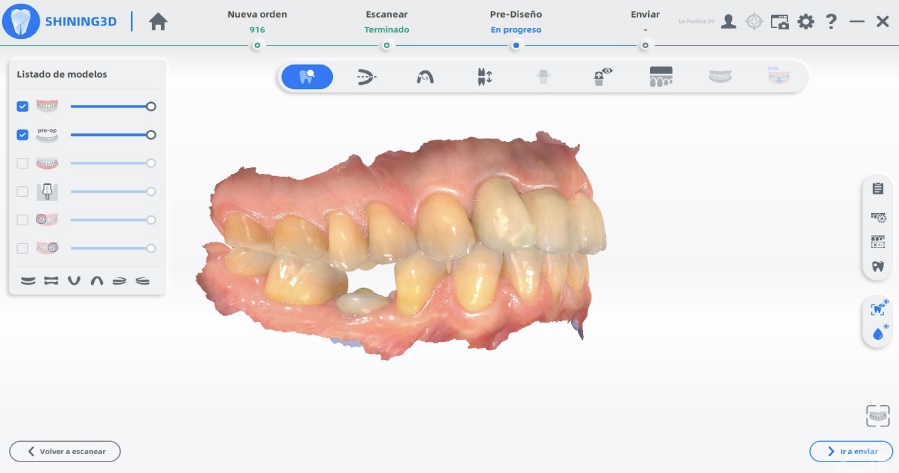
Figuras 31, 32, 33 y 34. Toma de registros digitales
Finalización de la prótesis con criterios biomecánicos
La finalización protésica aborda cuestiones de estabilidad y estética biomecánica de alta importancia.
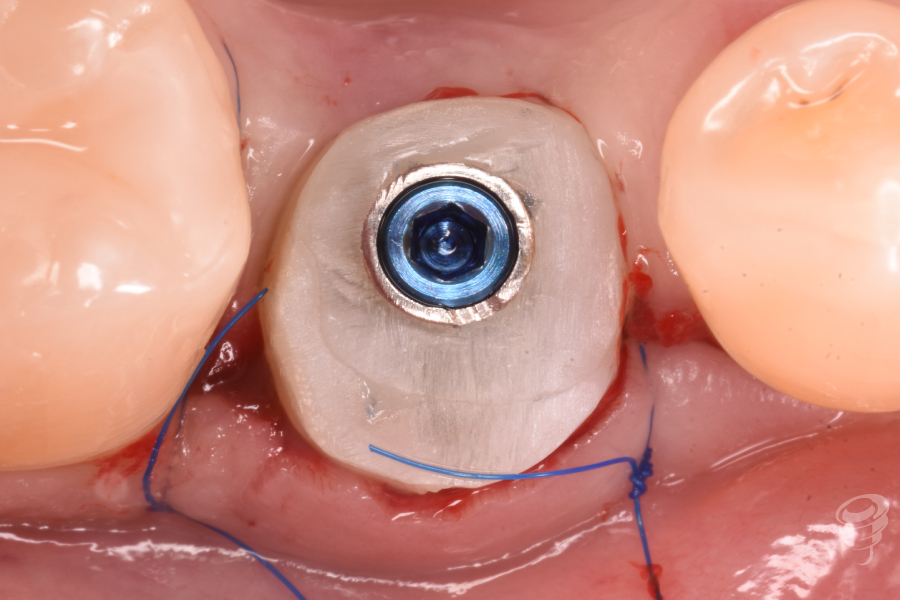
La corona realizada es una corona CAD-CAM cemento-atornillada de zirconio monolítico, realizada mediante la interfase DA.
Para la realización de la corona, realizamos una prueba plástica a volumen total. En esta prueba valoramos todos los requisitos necesarios de la futura corona definitiva.
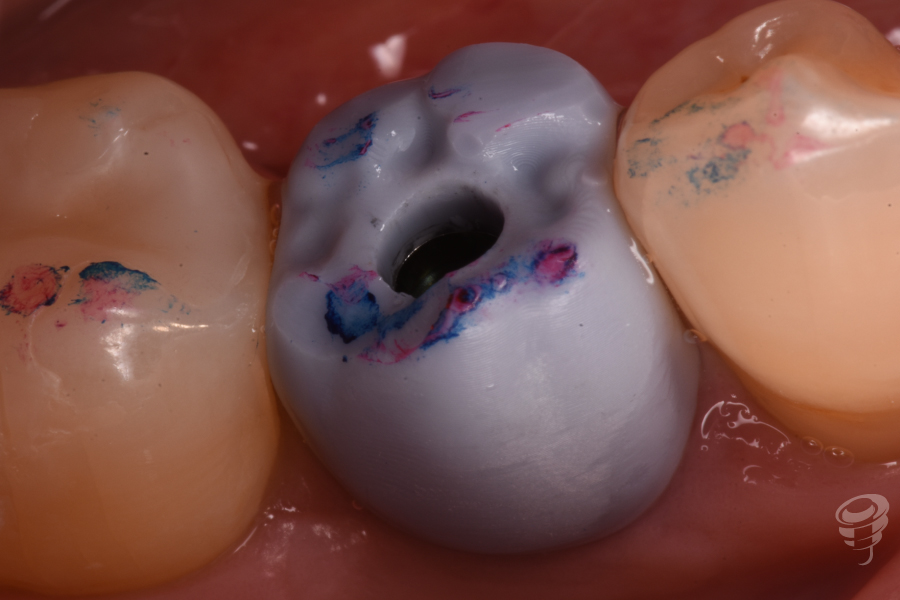
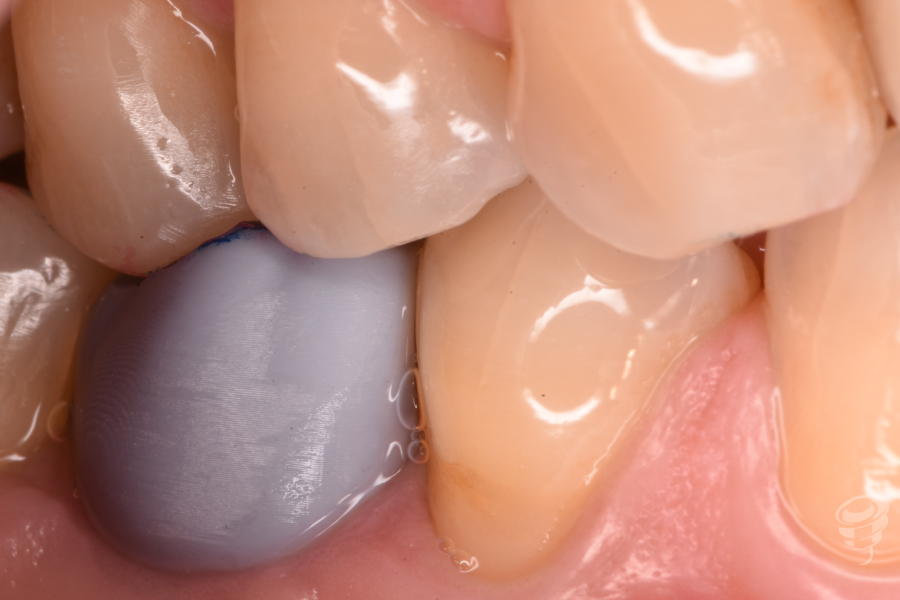
Figuras 35 y 36. Prueba volúmenes totales y oclusión
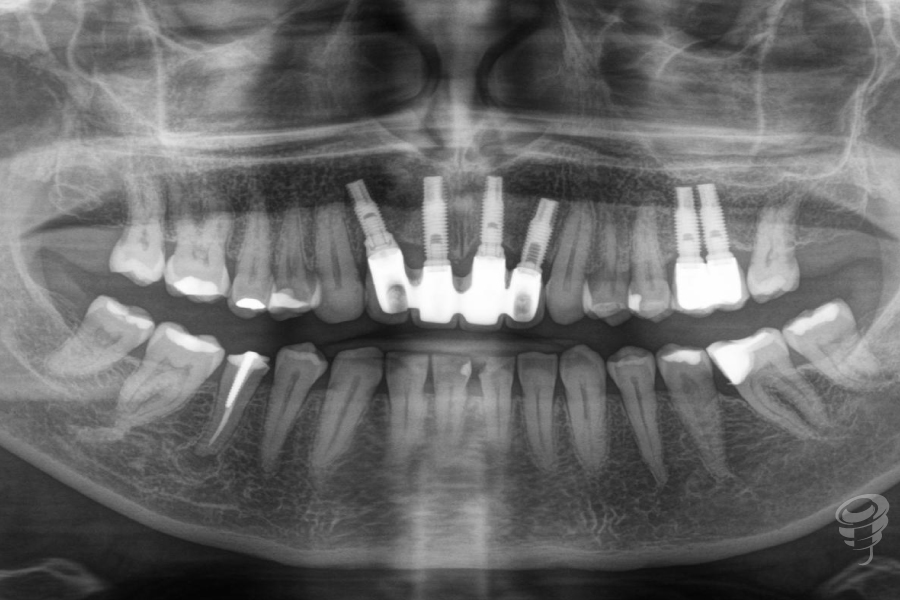
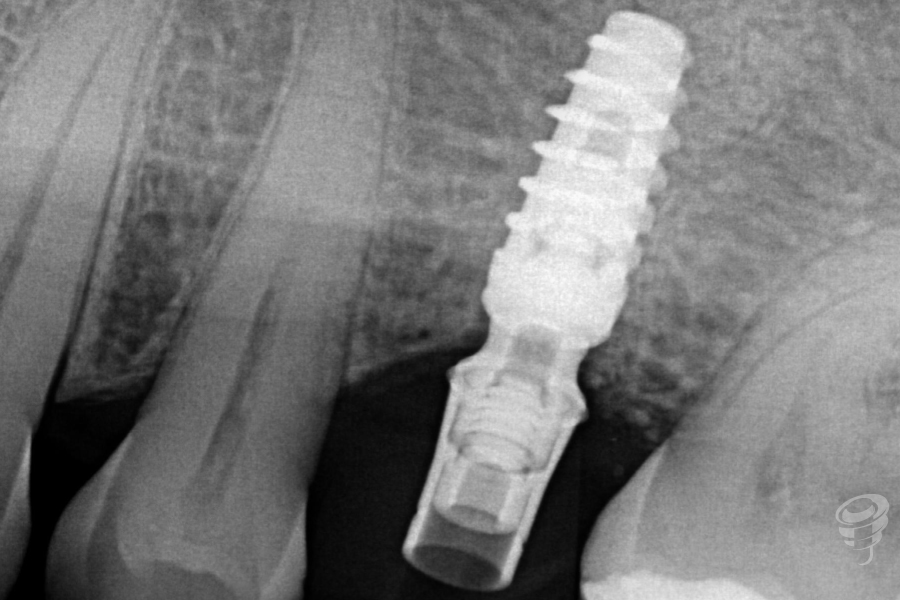
Figura 37. Radiografía
En esta prótesis tendremos por un lado, la parte subgingival, que será realizada mediante zirconio ultrapulido sin glasear, y por otro lado, la parte supragingival, también de zirconio, diferenciándose de la parte subgingival en el maquillaje y glaseado. A través del tornillo protésico nuevo, procedemos al apriete del tornillo al torque de recomendación de 30 Nw/cm. Aislamos el tornillo de cierre mediante teflón y procedemos al cierre de la chimenea mediante composite. Verificamos la oclusión mediante papeles de articular.
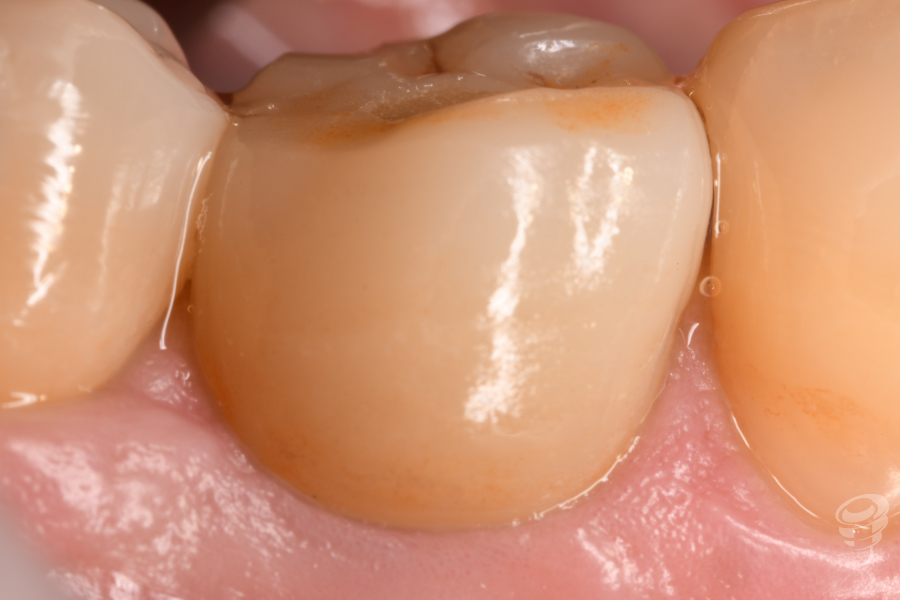
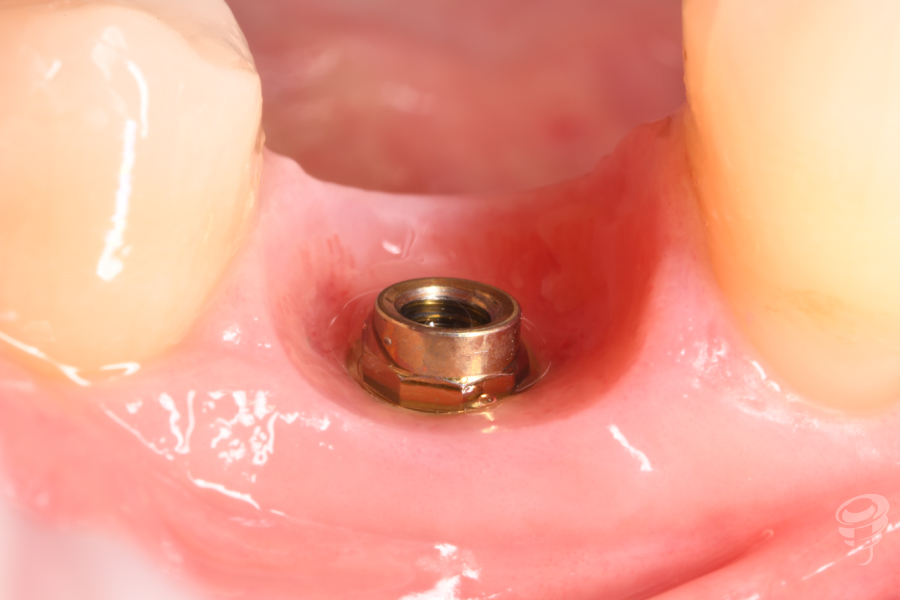
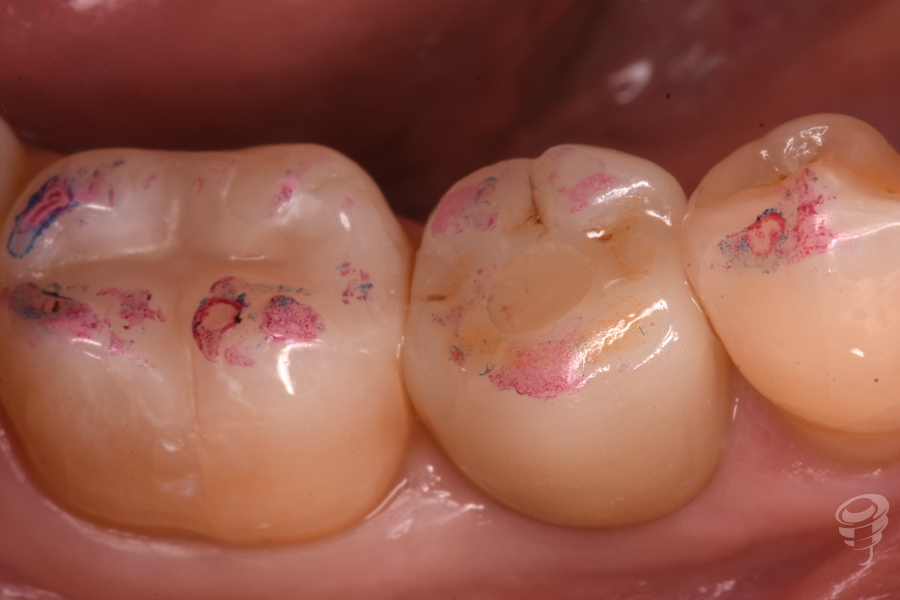
Figuras 38, 39 y 40. Perfiles definitivos y prótesis definitivas
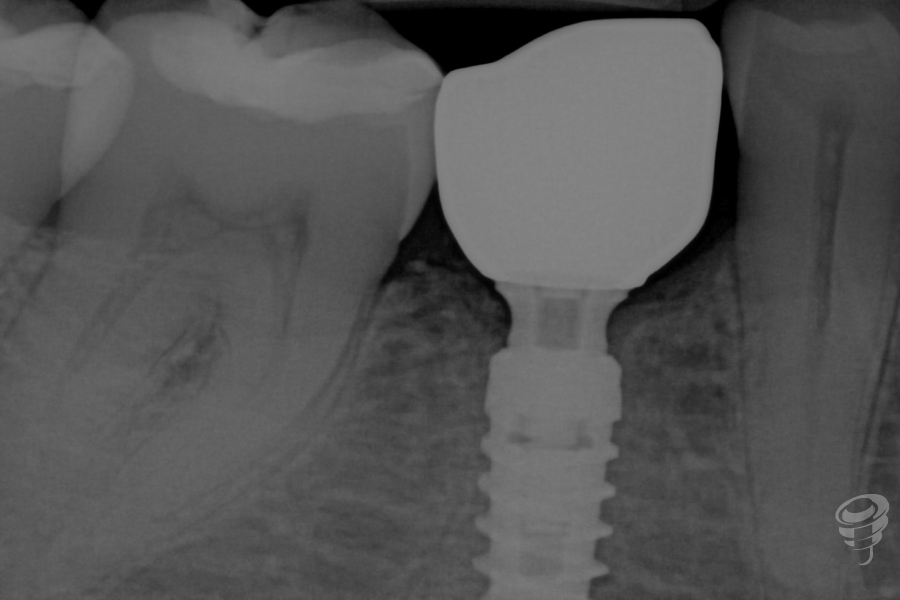
Figura 41. Radiografía
Conclusiones
- Establecer protocolos de trabajos basados en la evidencia cientifico-clínica.
- Utilizar los materiales bajo el uso recomendado por el fabricante.
- La gestión tisular del tejido blando (rosa) conjuntamente con la parte protésica (blanca) determinaran la estética.
- La monitorización clínica y radiológica permite el análisis detallado para la toma de decisiones individualizadas.






Deja tu comentario